UNSERE LEISTUNGEN
Hier finden Sie alle Leistungen, die die Abteilung Chirurgie anbietet. Ein Team aus hervorragend ausgebildeten Ärztinnen und Ärzte sowie Pflegepersonen steht für die chirurgischen Leistungen zur Verfügung.
Unsere Ärztinnen und Ärzte sind spezialisiert auf Eingriffe im Bereich des Dick- und Enddarms (Koloproktologie). Dabei nutzen wir modernste minimal-invasive Techniken, um unseren Patienten bestmögliche Behandlungsergebnisse zu garantieren. Unser Leistungsspektrum reicht von der Krebschirurgie bis hin zu Eingriffen zur Behandlung funktioneller Darmprobleme (z.B. Stuhlinkontinenz und Obstipation) und chronisch-entzündlicher Darmerkrankungen (Morbus Crohn, Colitis ulcerosa).
In unserer Abteilung finden Sie auch eine interdisziplinäre Endoskopieeinrichtung, in der wir diagnostische und therapeutische Endoskopien durchführen. Hier können wir präzise Untersuchungen des Verdauungstrakts vornehmen.
Unsere proktologische Ambulanz bietet eine umfassende Betreuung für Patienten mit Erkrankungen im Bereich des Afters und des Enddarms. Wir setzen hier Diagnostikverfahren wie die Mastdarmspiegelung (Rektoskopie/Proktoskopie) und den anorektalen Ultraschall und die Anomanometrie ein, um eine genaue Diagnose stellen zu können.
Für Patienten, die ein Stoma benötigen, betreiben wir eine Stomaambulanz mit speziell ausgebildeten Kontinenz- und Stomaberater*innen mit jahrelanger Erfahrung mit Patient*innen mit künstlichem Darmausgang, sowohl für stationäre als auch ambulante Behandlungen.
An unserer Abteilung werden jährlich über 170 Gallenblasenentfernungen (Cholezystektomien) durchgeführt. Der überwiegende Anteil (ca. 95%) davon kann minimal-invasiv, mittels Schlüssellochtechnik, operiert werden.
Der häufigste Grund für eine Gallenblasenentfernung ist Steinleiden, das durch einen Überschuss an Bestandteilen der Gallenflüssigkeit entsteht. Diese Gallensteine können unterschiedliche Größen und Formen haben und beim Abfließen in den Darm auch mal den Gallengang verstopfen. Dies äußert sich in starken, wellenförmigen Schmerzen im rechten Oberbauch (sog. Koliken). Die Gallensteine können auch den gemeinsamen Ausführungsgang von Gallenblase und Bauchspeicheldrüse verstopfen, dies kann zu einer Entzündung der Bauchspeicheldrüse führen oder, wenn sie die Gallenblasenwand selber schädigen, kann dies wiederum eine Entzündung der Gallenblasenwand hervorrufen.
Chronische Entzündungen können zu einer Schrumpfung der Gallenblase führen, welche im weiteren Verlauf selten zur Entstehung von Gallenblasenkrebs führen kann. Neben Gallensteinen, Entzündungen der Gallenblasenwand ist ein weiterer Grund für die Gallenblasenentfernung Gallenblasenpolypen, da auch diese ab einer gewissen Größe mit der Zeit zu bösartigen Tumoren entarten können.
Ablauf
Als Untersuchung wird zunächst der Bauch untersucht, Blut abgenommen, und ein Ultraschall vom Bauch gemacht. Sollte ein Gallenblasenstein feststecken werden weitere Untersuchungen wie eine Magnetresonanz-Cholangiopankreatikographie (MRCP) oder zur Entfernung eines solchen Steines eine Endoskopisch retrograde Cholangio Pankreaticographie (ERCP), ähnlich einer Magenspiegelung, durchgeführt.
Vor einer Gallenblasenentfernung sollte noch eine Magenspiegelung durchgeführt werden, zum Ausschluss einer Magenschleimhautentzündung oder eines Geschwüres. Anschließend kann die Gallenblase entfernt werden.
Narkose
Die Gallenblasenentfernung per se wird unter Vollnarkose mit 4 kleinen Hautschnitten durchgeführt. Die OP Zeit beträgt in der Regel 30 - 60 Minuten. Nach kurzer Zeit im Aufwachraum kommt der Patient/die Patientin wieder auf die Normalstation zurück und kann noch am selben Tag aufstehen und meist am Folgetag nach Hause entlassen werden.
Nach der Operation muss man in längerer Folge auf keine Speisen oder Getränke verzichten und eine normale körperliche Betätigung ist normalerweise nach 14 Tagen möglich.
Gallenblasenkarzinom
Das Gallenblasenkarzinom ist in Westeuropa sehr selten und wird meistens nach einer Entfernung in der geweblichen Aufarbeitung diagnostiziert. Anschließend sollte ein Staging mittels Computertomographie des Körperstammes zum Ausschluss von Metastasen ggf. noch eine MRT zur genauen Bestimmung der Tumorausbreitung im Lebergewebe durchgeführt werden. Der wichtigste prognostische Faktor für das Gesamtüberleben ist die vollständige Resektion, die je nach lokaler Fortschreitung der Erkrankung bis hin zu einer erweiterten Leberteilresektion und Lymphknotenentfernung und manchmal auch noch eine Chemotherapie notwendig sein kann.
Die Chirurgie der Leber umfasst an unserer Abteilung im wesentlichen Operationen wegen gutartiger Tumore, die Beschwerden verursachen sowie Absiedelungen (Metastasen) bösartiger Erkrankungen, bevorzugt Metastasen von Dickdarm und Mastdarmkarzinomen.
Diagnostisch werden folgende Untersuchungen durchgeführt: Bildgebung mittels CT und MRT sowie bei speziellen Fragestellungen bestimmte Ultraschalluntersuchungen, Labordiagnostik und bei Bedarf Leberfunktionsdiagnostik.
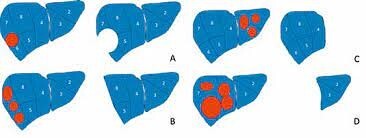
Die Leber wird in die Segmente 1-8 unterteilt. Resektionen (Teilentfernung der Leber) entlang der Segmentgrenzen bezeichnet man als „typische“, solche außerhalb der Segmentgrenzen als „atypische“ Leberresektionen. Grundsätzlich wird eine gewebesparende Entfernung von Lebergewebe angestrebt. Aufgrund anatomischer Gegebenheiten ist man, was das Resektionsausmaß betrifft, an bestimmte Notwendigkeiten anatomischer Natur gebunden.
Auch diese Operationen können, je nach Eignung des Patienten bzw. Größe und Lage der zu resezierenden Veränderung, sowohl konventionell offen als auch minimal- invasiv durchgeführt werden.
Chirurgie des lymphatischen Systems
- Diagnostische und therapeutische Lymphknotenentnahmen (Lymphadenektomien)
- Milzerkrankungen (traumatische Milzruptur, Splenomegalie)
- Leistenhernien
- Nabel- und Narbenhernien
- Zwerchfellhernien
Endokrine Chirurgie (Schilddrüse und Nebenschilddrüse)
- Gutartige und bösartige Schilddrüsen- und Nebenschilddrüsenerkrankungen (z.B. Struma oder Hyperparathyreoidismus)
- Nebennierenerkrankungen (z.B. Nebennierenadenome, Phäochromozytom oder Metastasen)
Die operative Therapie des Magens umfasst die operative Behandlung des Magen- und Zwölffingerdarmgeschwüres sowie gut- und bösartiger Magentumore.
Zur Diagnostik von eventuell operativ zu behandelnden Magenerkrankungen sind folgende Untersuchungen erforderlich:
- Endoskopie der Speiseröhre, des Magens und des Zwölffingerdarms mit Gewebeentnahme (feingewebliche und bakteriologische Untersuchung) und Fotodokumentation.
- Bildgebende Diagnostik mit Computertomographie und je nach Fragestellung Endosonographie (Ultraschall vom Inneren des Magens aus über eine Gastroskopie).
- Bei bestimmten Fragestellungen Schluckaktröntgen bzw. Kontrastmitteluntersuchungen kombiniert mit einer Computertomographie.
- Laboruntersuchung mit Tumormarkern bei bestimmten Fragestellungen.
Die operative Therapie von Magen und Zwölffingerdarmgeschwüren ist heutzutage selten geworden, da die medikamentöse Therapie sehr wirksam ist und eine operative Intervention in den meisten Fällen überflüssig gemacht hat.
Ausnahmen:
- Blutung aus einem Geschwür, die auf endoskopischem oder radiologisch-interventionellem Weg nicht gestillt werden kann
- Durchbruch eines Geschwürs des Magens oder des Zwölffingerdarms in die freie Bauchhöhle oder in ein Nachbarorgan
Geschwürdeleiden
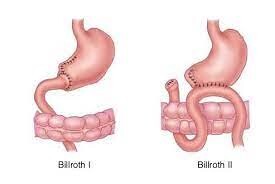
Die Therapie des Geschwürleidens besteht/bestand in der Entfernung der unteren 2/3 des Magens („Säuremagen“) und der Wiederherstellung der Speisepassage durch Anschluss des Restmagens an den Zwölffingerdarm (Operation nach Billroth I) oder durch Anschluss an den oberen Dünndarm (Billroth II) circa 40 cm entfernt vom Übergang Zwölffingerdarm/Dünndarm mit einer zusätzliche Verbindung Dünndarm/Dünndarm. Diese beiden Verfahren werden heute nur mehr ausnahmsweise durchgeführt.
Die Standardtherapie des Geschwürleidens besteht in der Verabreichung von Magensäureblockern (sog. PPI Hemmer) und Antibiotika falls eine Infektion mit Helicobacter pylori vorliegt.
Nicht stillbare Magen/Zwölffingerdarmblutungen sowie Geschwürdurchbrüche sind Notfalloperationen! Operativ wird eine Magen/Zwölffingerdarmgeschwürblutung mit direkter Unterbindung/Umstechung der Blutung sowie bei Bedarf mit zusätzlicher 2/3-Magenentfernung behandelt.
Geschwürdurchbrüche werden üblicherweise mit Ausschneidung des Geschwürs und anschließender Vernähung des Defektes versorgt. Angeschlossen wird noch eine medikamentöse Therapie (Säureblocker und Antibiotika). Diese Operationen können sowohl über einen Bauchschnitt als auch auf minimal-invasivem Weg mit der sog. Schlüssellochtechnik durchgeführt werden (abhängig von Patientenfaktoren sowie Ausmaß der Bauchfellentzündung).
Gut- und bösartiger Tumore
Die operative Therapie gut- und bösartiger Tumore des Magens richtet sich nach der Art und dem Sitz des Tumors.
Gutartige Tumore könne lokal ausgeschnitten und der Defekt anschließend vernäht werden. Dieses Vorgehen ist auch bei bestimmten bösartigen Tumoren möglich (z.B. bei GIST = gastrointestinalen Stromatumoren).
Beim „Magenkrebs“ (Magenkarzinom) ist eine ausgedehntere Therapie erforderlich. Je nach Stadium bringt eine multimodale Therapie bestehend aus Chemotherapie - Operation - „Komplettierungschemotherapie “ die besten Langzeitergebnisse. Zur Festlegung des Behandlungsregimes ist vor der eigentlichen Therapie eine diagnostische Bauchspiegelung zum Ausschluss von Tumorabsiedelungen im Bauchraum erforderlich. Bei vorhandenen Absiedelungen ist eine Magenentfernung nur ausnahmsweise angezeigt. Die eigentliche Behandlung besteht in einer ausschließlichen Chemotherapie.
Magenkarzinom
Je nach Karzinomtyp und Lage des Tumors stehen folgende Operationsverfahren zur Verfügung:
- Entfernung des gesamten Magens (totale Gastrektomie)
- Entfernung der unteren 4/5 des Magens (subtotale Gastrektomie),
- Entfernung der oberen 2/3 bis 4/5 des Magens (proximale Gastrektomie) jeweils kombiniert mit der Entfernung der zugehörigen Lymphknoten.
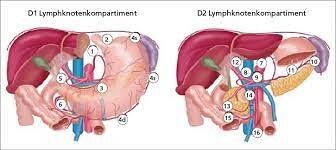
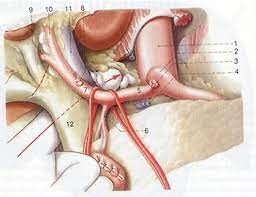
Die adäquate Entfernung der Lymphknoten (Lymphadenektomie) ist für den Erfolg und das Langzeitergebnis der Operation neben der Entfernung des Magens im Gesunden essentiell. Die regionären Lymphknoten des Magens werden in Stationen eingeteilt. Die Standardlymphknotenentfernung wird als D2 Lymphadenektomie bezeichnet.
Diese Operationen werden sowohl konventionell mit Bauchschnitt als auch als minimal-invasive Operationen durchgeführt. Bevorzugt werden gutartige sowie kleinere bösartige Tumore minimal-invasiv operiert.
Krankhaftes Übergewicht (Adipositas) ist häufig mit Begleitkrankheiten wie Diabetes mellitus, Bluthochdruck, Herz-Kreislaufproblemen, Gelenksbeschwerden und psychischem Leiden vergesellschaftet. Darüberhinaus sinkt die durchschnittliche Lebenserwartung mit steigendem krankhaften Übergewicht.
Wenn allgemeine Maßnahmen wie Ernährungsumstellung, vermehrte Bewegung und Verhaltensmodifikation zu keiner zufriedenstellenden Gewichtsabnahme geführt haben, kann ein zusätzlicher operativer (sogenannter bariatrischer) Eingriff zu einer nachhaltigen Gewichtsreduktion mit Verbesserung der Lebensqualität und Rückgang etwaiger Begleitkrankheiten führen.
Das Körpergewicht wird mit dem Body Mass Index (BMI) eingestuft (=Körpergewicht in Relation zu Körpergröße).
Ist der BMI≥40 oder der BMI≥35 mit gleichzeitig bestehender Begleitkrankheit wie z.B. Bluthochdruck oder Diabetes mellitus, ist ein operativer Eingriff empfehlenswert und wird normalerweise vom Chefarzt genehmigt, sodaß keine nennenswerten Kosten für den Patienten entstehen.
Der erste Schritt auf Ihrem Weg zu einem gesünderen Leben könnte unsere Adipositas-Infoveranstaltung sein.
Verhalten vor der Operation:
Kontaktaufnahme mit der chirurgischen Adipositas Ambulanz. Bei Erfüllung der geforderten Kriterien wird ein Antrag auf Kostenübernahme beim Chefarzt gestellt. Darüberhinaus sind im Vorfeld eine Magenspiegelung, das Einholen eines internistischen und psychologischen Attestes sowie eine diätologische Beratung notwendig. Dies alles kann in einem stationären Aufenthalt auf der medizinischen Abteilung unseres Krankenhauses nach Terminvereinbarung durchgeführt werden.
Bariatrische Operationen, welche angeboten werden:
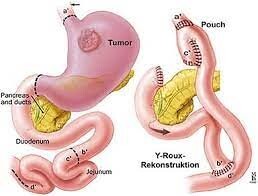
Y-Roux Magenbypass:

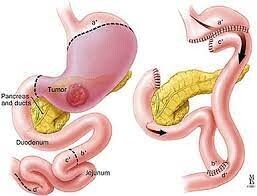
Omega Loop Magenbypass:
Beim Magenbypass (sog. Umgehungsoperation) wird der bestehende Magen in zwei ungleich große Teile getrennt. Es entsteht ein neuer kleiner funktioneller Magen zur Aufnahme kleiner Nahrungsmengen und ein deutlich größerer ausgeschalteter Magen. Der funktionelle Magen wird mit dem Dünndarm verbunden, wobei die ersten 150 cm funktionell ausgeschaltet werden.

Schlauchmagen (Sleeve Gastrektomie):

Alleinige Verkleinerung des Magenvolumens (sog. restriktiver Eingriff).
Verhalten nach der Operation:
- Einhalten der Ernährungsempfehlung
- Regelmäßige Kontrollen inklusive Labor
- Tägliche Einnahme von Vitaminen lebenslang
- Keine Schwangerschaft für zwei Jahre (keine orale Kontrazeption)
Weiters:
Bei einem ausgeprägten Gewichtsverlust kann es zu einem störenden Haut/Weichteilüberschuß vor allem an Bauch/Rücken, Oberschenkelinnenseiten etc. kommen. In einem solchen Fall wird bei uns nach chefärztlicher Genehmigung eine Fettschürzenoperation bzw. eine Oberschenkelstraffung angeboten.
Österreichische Gesellschaft für Adipositas- und Metabolische Chirurgie
Adipositas Selbsthilfegruppe Österreich
Unter Refluxkrankheit versteht man den krankhaften Rückfluss von Mageninhalt in die Speiseröhre. Etwa 10 - 20 % der Bevölkerung leidet zumindest einmal wöchentlich unter Refluxbeschwerden. Bei vielen Menschen verschwinden diese Beschwerden von selbst, andere dagegen leiden oft jahrzehntelang unter Einschränkung ihrer Lebensqualität.
Typische Beschwerden der Refluxkrankheit sind Sodbrennen und saures Aufstoßen. Sehr häufig lösen Kaffee, Alkohol, Fruchtsäfte, Zitrusfrüchte, scharfe Gewürze, Nikotin aber auch seelische Aufregung die Beschwerden aus.
Es gibt aber auch sogenannte atypische Refluxbeschwerden, wie z.B.: chronischer Reizhusten Heiserkeit, Refluxasthma und refluxbedingte Zahnschäden.
Zur Abklärung der Refluxerkrankung stehen heute neben der Magenspiegelung auch hochspezialisierte Untersuchungsmethoden zu Verfügung, wie die 24h-Impedanzmessung, bei der der saure und alkalische Rückfluss in die Speiseröhre gemessen werden kann, und die High Resolution Manometrie der Speiseröhre, bei welcher die Funktion des Schließmuskels am Mageneingang als auch die Funktion der Speiseröhre selbst beurteilt wird.
Die Refluxerkrankung wird zunächst mittels Änderung der Ernährungsgewohnheiten, des Lifestyles und mit Medikamenten wie Säureblockern, Alginaten oder Antazida behandelt.
Oft versagt jedoch im Laufe der Zeit diese Form der Therapie, diesen Patientinnen und Patienten kann dann mit einer Operation geholfen werden. Die Indikation zur Operation ist jedoch an strenge Bedingungen geknüpft, die im Rahmen der Abklärung exakt evaluiert werden.
Als operative Therapie werden bei uns im Haus zwei Methoden angeboten:
1. Laparoskopische Fundoplicatio nach Toupet oder Nissen
Sie ist zur Zeit noch immer das Standardverfahren mit ausgezeichneten Ergebnissen.
Bei manchen Patient*innen rutscht ein beträchtlicher Teil des Magens oder auch der gesamte Magen in den Brustraum (Thoraxmagen, Upside Down Stomach). Auch diesen Patienten kann mit dieser Operation geholfen werden.
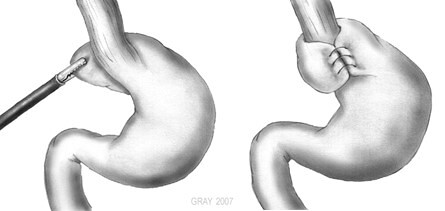
(James P. Gray, M.D. 2007)
2. Endoskopische Antirefluxverfahren (GERDX)
Dieses Verfahren eignet sich bei Patientinnen und Patienten mit nachgewiesener Refluxkrankheit, welche jedoch keinen oder nur einen sehr kleinen Zwerchfellbruch haben.
Unser Refluxteam nimmt laufend an nationalen und internationalen Fortbildungen teil, um am aktuellen Stand der Wissenschaft zu bleiben und damit unseren Patientinnen und Patienten immer die optimale leitliniengerechte Therapie anbieten zu können.
- Schnellender Daumen
- Dupuytren’sche Kontraktur
- Karpaltunnelsyndrom
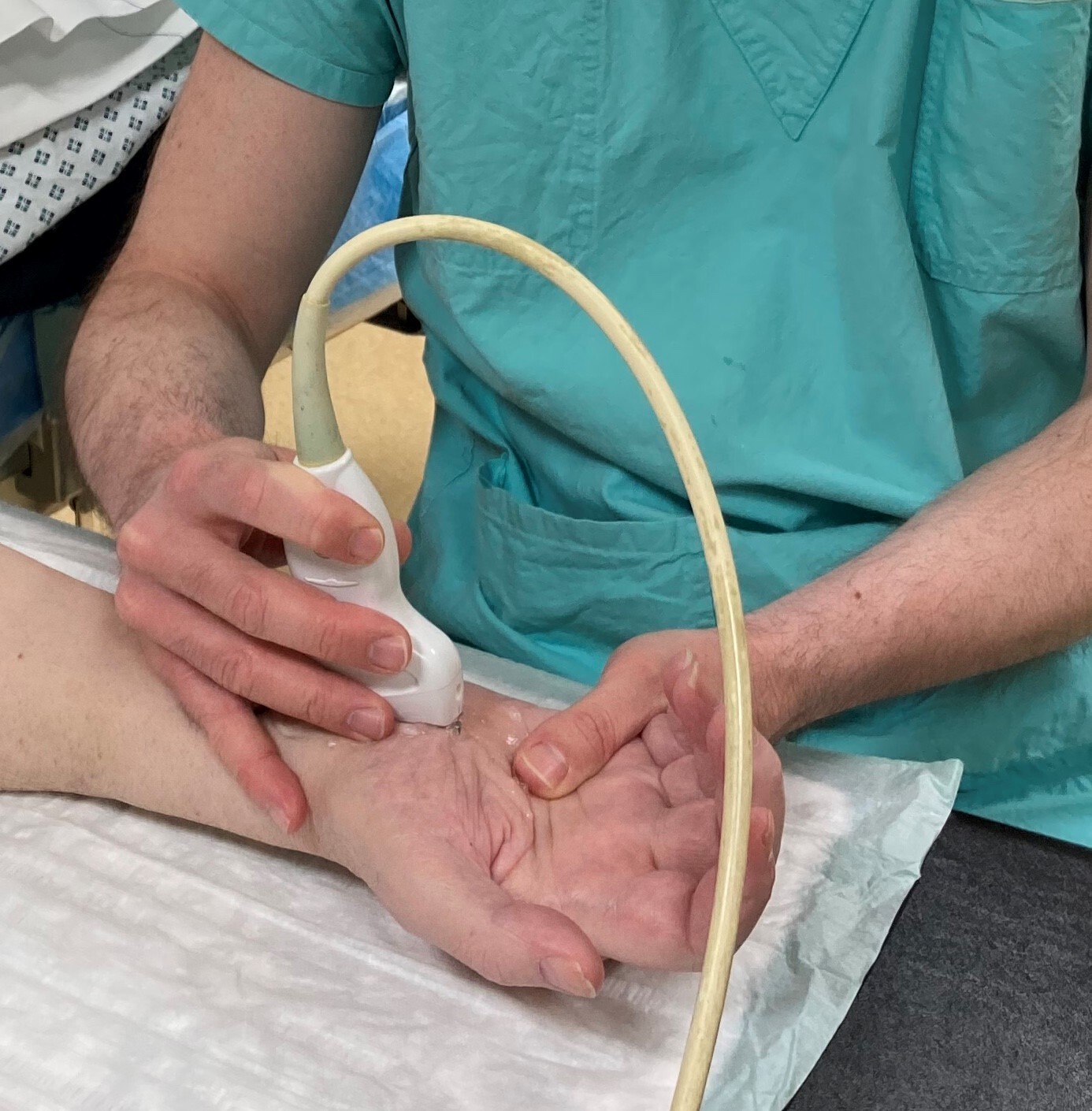
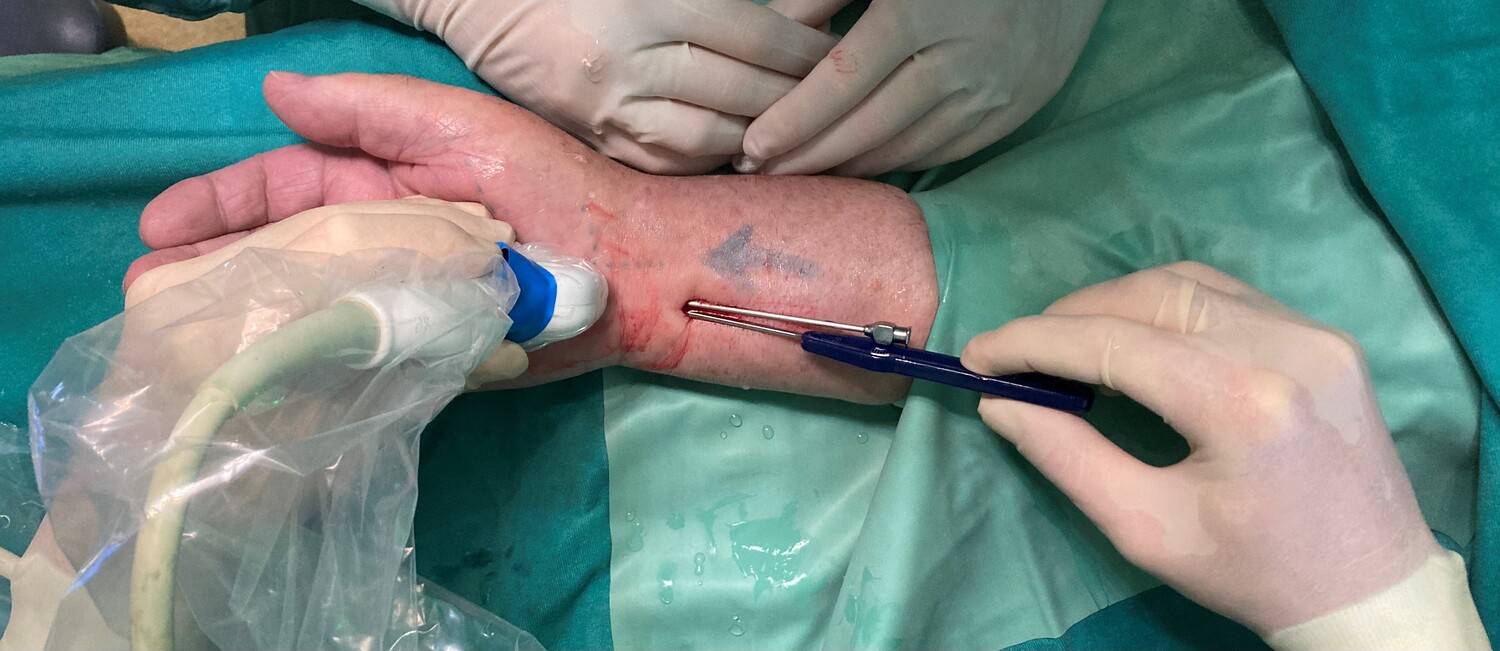
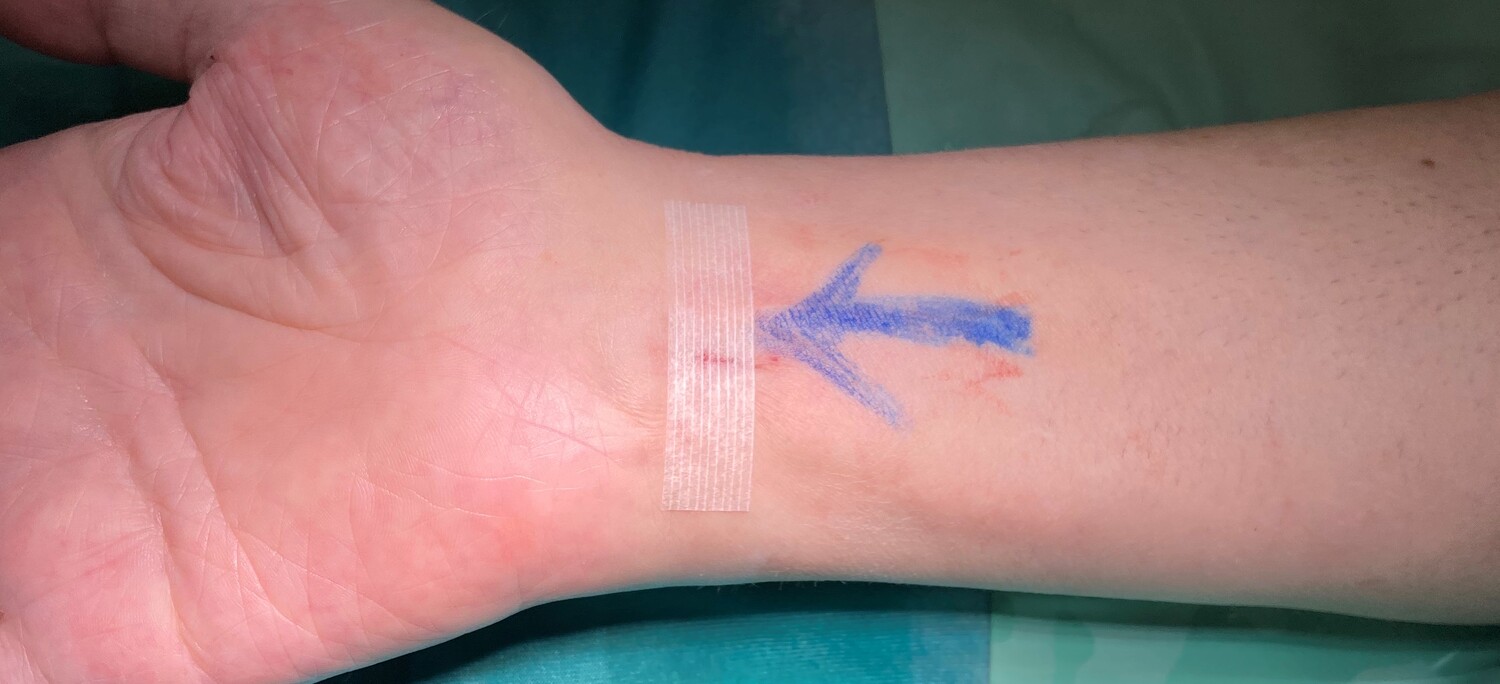
Karpaltunnelsyndrom - Ultraminimalinvasive Medianolyse
Das Prinzip dahinter ist die ultraschallgezielte Durchtrennung des queren Handwurzelbandes (Lig. carpi transversum) ohne den üblichen Hautschnitt über dem mechanisch belasteten Handballen. Stattdessen wird handgelenksnah am Unterarm eine kleine Inzision durchgeführt und ein spezielles Hakenmesser unter Ultraschallsicht eingeführt. Mittels dieses Hakenmessers wird in weiterer Folge das Band durchtrennt und der Mittelnerv (N. medianus) dekomprimiert. Die Visualisierung der anatomischen Strukturen mittels Ultraschall sorgt dabei für maximale Sicherheit des Eingriffs, um die Risiken einer Nerven- oder Blutgefäßverletzung zu minimieren.
- Hyperhidrosis
Endoskopie (Magenspiegelungen und Darmspiegelungen) inkl. Intervention
In unserer Abteilung finden Sie auch eine interdisziplinäre Endoskopieeinrichtung, in der wir diagnostische und therapeutische Endoskopien durchführen. Hier können wir präzise Untersuchungen des Verdauungstrakts vornehmen.
Brustkrebsbehandlung (Mamma-Ambulanz)
Wir bieten das gesamte Behandlungsspektrum nach den aktuellsten Leitlinien der Senologie an. Eine ganzheitliche Betreuung, beginnend mit der Abklärung/Diagnosestellung über die Therapie sowie die benötigte Nachbetreuung ist Teil unseres Behandlungskonzeptes.
In unseren Spezialambulanzen wird der Fokus klar auf Interdisziplinarität gelegt. Als cross- funktionales Team aus Chirurgen, Gynäkologen, Radiologen und Onkologen haben wir es uns zum Ziel gesetzt, unseren Patientinnen ein umfassendes Versorgungskonzept zur Verfügung zu stellen, um die bestmöglichen Therapieoptionen individuell anzubieten.
Operatives Spektrum:
Das operative Spektrum wurde durch enge Zusammenarbeit mit der Klinischen Abteilung für Plastische, Ästhetische und Rekonstruktive Chirurgie der Medizinischen Universität Graz erweitert: Neben der onkologischen Mammachirurgie haben wir die Möglichkeit, unseren Patientinnen eine plastisch-rekonstruktive Therapie anzubieten. Dazu gehören implantatbasierte Eingriffe sowie medizinisch indizierte Brustverkleinerungen (Mammareduktionen). Sollte die implantatbasierte Sofortrekonstruktion für Ihre Patientin nicht Therapie der Wahl sein, ist es uns durch diese Kooperation auch möglich, Eigengewebsrekonstruktionen anzubieten.
Radiologische Abklärung:
Neben der konventionellen Mamma Radiologie samt Biopsien bieten wir zusätzlich Mamma MRT an. Der wesentliche Vorteil für Ihre Patientinnen besteht darin, dass sowohl Skelettszintigraphien als auch die präoperative Sentinel Markierung an unserem Standort angeboten werden.
Pflege:
Wir freuen uns sehr, dass unser Team mit zwei speziell ausgebildeten Diplomkrankenschwestern erweitert wurde. Unsere Breast Care Nurses begleiten die Patientinnen durch den gesamten Therapieprozess und beraten sie individuell. Auch stellen sie die Versorgung durch spezielle BHs und Prothesen bereit. Sie fungieren auch als interdisziplinäre Schnittstelle.
Befundübermittlung:
Die digitale Vernetzung ermöglicht uns, rasch Befunde sowie radiologische Bilder von auswärts in unser System einzuspielen und digitale Befunde ebenfalls zeitnah an Sie zu retournieren.
Prä- und postoperative Versorgung:
Die prä- bzw. postoperative onkologische Therapie wird am Standort Marschallgasse und in Kooperation mit der Klinischen Abteilung für Onkologie an der Medizinischen Universität Graz durchgeführt.
Mamma-Ambulanz
Chirurgie:
Dienstags, 07:00 - 15:00 Uhr
Gynäkologie:
Jeden 2. Freitag, 08:00 - 11:00 Uhr
Links zu Fachgesellschaften, Leitlinien & Podcasts
Arbeitsgemeinschaft für Coloproktologie
European Society of Coloproctology
Österreichische Gesellschaft für Chirurgie
Deutsche Gesellschaft für Koloproktologie
Deutschsprachige Leitlinien in der Medizin
Arbeitsgemeinschaft für Chirurgische Onkologie
Medizinische Kontinenzgesellschaft Österreich
Podcast mit Prof. Felix Aigner zum Thema Hämorrhoidalleiden
